1. Đại cương về viêm mô bào, viêm quầng
Bảng 1. So sánh viêm mô tế bào và viêm quầng
| Viêm mô tế bào (cellulitis) | Viêm quầng (erysipelas) |
Vùng da viêm | Viêm mô bào là nhiễm trùng ở lớp hạ bì sâu và mô dưới da | Viêm quầng là tình trạng nhiễm trùng ở lớp hạ bì nông và mạch bạch huyết nông |
Dịch tễ | Phổ biến hơn ở người trung niên và người già | Phổ biến hơn ở trẻ em và người già |
Vi sinh | Phổ biến nhất: liên cầu khuẩn tan huyết beta |
S. aureus (nhạy cảm hoặc kháng methicillin): ít phổ biến hơn nhưng cần lưu ý đặc biệt. Nếu có áp xe da: 75% trường hợp là S. aureus Yếu tố nguy cơ nhiễm MRSA xem Bảng 2 | |
Triệu chứng lâm sàng | | · Biểu hiện tại chỗ ở các vùng da viêm: ban đỏ, phù nề, nóng ran, có thể có các đốm xuất huyết trên vùng da đỏ. · Sốt và biểu hiện toàn thân khác của nhiễm trùng cũng có thể có. · Xảy ra phổ biến nhất ở chi dưới. |
Khởi phát | Cấp tính Triệu chứng toàn thân như: sốt cao, rét run, nhức đầu có thể xuất hiện trước các biểu hiện tại chỗ | Chậm Biểu hiện tại chỗ vài ngày |
Ranh giới giữa vùng da có/không có mô viêm | Vùng da viêm quầng nhô cao hơn vùng da xung quanh với sự ranh giới rõ ràng giữa vùng da có và không có mô viêm | Có thể không rõ ràng |
Mủ | Không | Có/không |
Điều trị | Lựa chọn kháng sinh cần bao phủ được các tác nhân thường gặp và có thể tham khảo khuyến cáo từ NICE 2019 tại mục 2 |

Hình 1. Viêm mô bào, viêm quầng và áp xe da

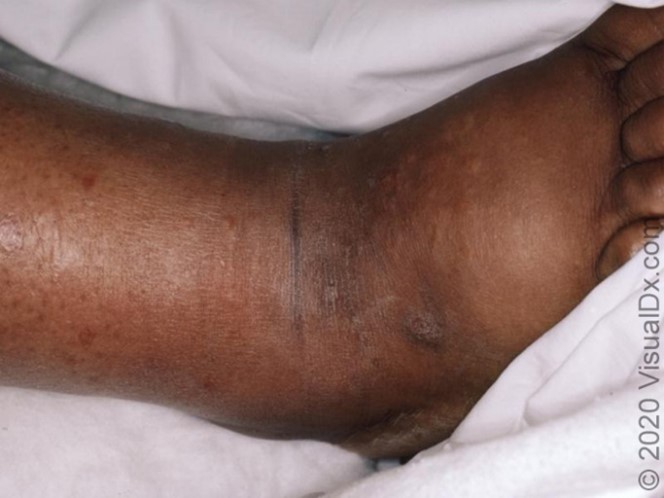

| | |
Hình 2. Viêm quầng ở cẳng chân. | Hình 3. Viêm mô bào ở mắt cá chân | Hình 4. Áp xe da |
Bảng 2. Các yếu tố nguy cơ nhiễm Staphylococcus aureus kháng methicillin (MRSA)
Các yếu tố nguy cơ liên quan đến chăm sóc sức khỏe bao gồm: |
Nhập viện gần đây |
Sống trong một cơ sở chăm sóc dài ngày (như nhà dưỡng lão) |
Phẫu thuật gần đây |
Chạy thận nhân tạo |
Các yếu tố nguy cơ khác với nhiễm MRSA bao gồm: |
Nhiễm HIV |
Tiêm chích ma túy |
Sử dụng kháng sinh trước đó |
2. Khuyến cáo sử dụng kháng sinh trong điều trị viêm mô bào và viêm quầng theo hướng dẫn NICE 2019

Bảng 3. Lựa chọn kháng sinh cho bệnh nhân người lớn (trên 18 tuổi) cho điều trị viêm quầng và viêm mô bào
Kháng sinh1 | Liều và độ dài đợt điều trị2 |
Lựa chọn ban đầu (ưu tiên đường uống nếu có thể) |
Ưu tiên | Flucloxacillin | 500 mg-1 g, 4 lần/ngày, PO, 5-7 ngày3 | Hoặc 1-2 g, 4 lần/ngày IV4 |
Dị ứng penicillin hoặc không thể dùng flucloxacillin | Clarithromycin | 500 mg, 2 lần/ngày, PO, 5-7 ngày3 | Hoặc 500 mg, 2 lần/ngày, IV4 |
Erythromycin (phụ nữ có thai) | 500 mg, 4 lần/ngày, PO, 5-7 ngày3 |
Doxycycline | 200 mg ngày đầu, sau đó 100mg x 1 lần/ngày, PO, tổng 5-7 ngày3 |
Lựa chọn ban đầu nếu nhiễm trùng gần mắt, mũi5 (hội chẩn bác sĩ chuyên khoa, ưu tiên đường uống nếu có thể) |
Ưu tiên | Co-amoxiclav (amoxicillin/clavulanic acid) | 500/125 mg, 3 lần/ngày, PO, 7 ngày3 | Hoặc 1.2 g, 3 lần/ngày, IV4 |
Dị ứng penicillin hoặc không thể dùng Co-amoxiclav | Clarithromycin phối hợp với Metronidazole | Liều clarithromycin: 500 mg, 2 lần/ngày, PO, 7 ngày 3 | Hoặc 500 mg, 2 lần/ngày, IV4 |
Liều metronidazole: 400 mg, 3 lần/ngày, PO, 7 ngày 3 | Hoặc 500 mg, 3 lần/ngày, IV4 |
Lựa chọn thay thế khi nhiễm trùng nặng |
Co-amoxiclav (amoxicillin/clavulanic acid) | 500/125 mg, 3 lần/ngày, PO, 7 ngày3 | Hoặc 1.2 g, 3 lần/ngày, IV4 |
Cefuroxim | 750 mg-1.5 g, 3-4 lần/ngày, IV4 |
Clindamycin | 150-300 mg, 4 lần/ngày (có thể tăng tới 450 mg, 4 lần/ngày), PO, 7 ngày3 | Hoặc 600 mg tới 2.7 g/ngày IV chia 2-4 lần, nếu nhiễm trùng đe dọa tính mạng có thể tăng tới 4.8 g/ngày (tối đa 1.2 g/lần)4 |
Ceftriaxone (chỉ với chăm sóc ngoại trú - ambulatory care6) | 2 g, 1 lần/ngày, IV4 |
Kháng sinh phối hợp nếu nghi ngờ/chắc chắn nhiễm MRSA (xem thêm Bảng 1.) (Phối hợp các kháng sinh kể trên)6 |
Vancomycin | 15-20 mg/kg, 2-3 lần/ngày, IV (Tối đa 2g/lần), hiệu chỉnh liều theo đo nồng độ thuốc trong máu nếu có thể4 |
Teicoplanin | Khởi đầu 6 mg/kg mỗi 12 giờ cho 3 liều đầu sau đó 6 mg/kg, 1 lần/ngày, IV4 |
Linezolid (chỉ khi không thể dùng vancomycin hoặc teicoplanin) | 600 mg, 2 lần/ngày, PO | Hoặc 600 mg, 2 lần/ngày, IV4 |
Chú thích | 1. Có thể cần chỉnh liều cho đối tượng đặc biệt như: suy thận, suy gan, PNCT, PNCCB 2. Liều kháng sinh uống là là liều của các dạng thuốc giải phóng ngay 3. Thời gian điều trị có thể kéo dài hơn (tổng cộng lên đến 14 ngày) tùy theo đánh giá lâm sàng. Tuy nhiên, để da trở lại bình thường cần có thời gian và không thể mong đợi giải quyết hoàn toàn trong 5-7 ngày. 4. Nếu dung kháng sinh tiêm, đánh giá lại sau 48 giờ và cân nhắc chuyển sang uống nếu có thể và điều trị trong khoảng thời gian thích hợp 5. Nhiễm trùng quanh mắt hoặc mũi (vùng tam giác từ sống mũi đến khóe miệng, hoặc ngay quanh mắt kể cả viêm mô bào ổ mắt) phải đặc biêt lưu ý vì nguy cơ biến chứng nội sọ nghiêm trọng 6. Có thể cân nhắc kháng sinh khác theo kết quả vi sinh và ý kiến bác sĩ chuyên khoa IV: đường tĩnh mạch, PO: đường uống |
Tài liệu tham khảo
1. Cellulitis and skin abscess: Epidemiology, microbiology, clinical manifestations, and diagnosis – Uptodate: This topic last updated: Oct 07, 2020.
Link: https://www.uptodate.com/contents/cellulitis-and-skin-abscess-epidemiology-microbiology-clinical-manifestations-and-diagnosis
Truy cập ngày 24/05/2021
2. Cellulitis and skin abscess in adults: Treatment – Uptodate: This topic last updated: May 04, 2021.
Link: https://www.uptodate.com/contents/cellulitis-and-skin-abscess-in-adults-treatment
Truy cập ngày 24/05/2021
3. Erysipelas – MSD manual. Content last modified Feb 2021
Link: https://www.msdmanuals.com/professional/dermatologic-disorders/bacterial-skin-infections/erysipelas
Truy cập ngày 24/05/2021
4. Cellulitis – MSD manual. Content last modified Feb 2021
Link: https://www.msdmanuals.com/professional/dermatologic-disorders/bacterial-skin-infections/cellulitis
Truy cập ngày 24/05/2021
5. Cutaneous Abscess – MSD manual. Content last modified Feb 2021
Link: https://www.msdmanuals.com/professional/dermatologic-disorders/bacterial-skin-infections/cutaneous-abscess
6. Fabre V, Bartlett JG. Cellulitis. Johns Hopkins ABX Guide. The Johns Hopkins University; 2019.
Link: https://www.hopkinsguides.com/hopkins/view/Johns_Hopkins_ABX_Guide/540106/all/Cellulitis.
Truy cập ngày 24/05/2021.
7. National Institute for Health and Care Excellence (NICE): Guideline on cellulitis and erysipelas – Antimicrobial prescribing (2019)
Link: https://www.nice.org.uk/guidance/ng141
Biên soạn
DS. Trần Thị Thu Thủy – Khoa Dược Bệnh viện Đa khoa Xanh Pôn
Hiệu đính
DS CK II. Nguyễn Thị Dừa – Trưởng Khoa Dược Bệnh viện Đa khoa Xanh Pôn
Th.S Vũ Bích Hạnh – Phó trưởng Khoa Dược Bệnh viện Đa khoa Xanh Pôn
PGS.TS. Nguyễn Thành Hải – Bộ môn Dược lâm sàng Trường ĐH Dược Hà Nội
TS. Nguyễn Tứ Sơn – Bộ môn Dược lâm sàng Trường ĐH Dược Hà Nội